|
甲状腺是肿瘤转移的不常见部位,大部分甲状腺肿瘤是原发的。甲状腺转移性肿瘤的总体发生率为
转移至甲状腺肿瘤的肺癌中,报道中最常见的是腺癌,其次是低分化癌和小细胞癌。最近,台湾马偕纪念医院的 病例情况
病例
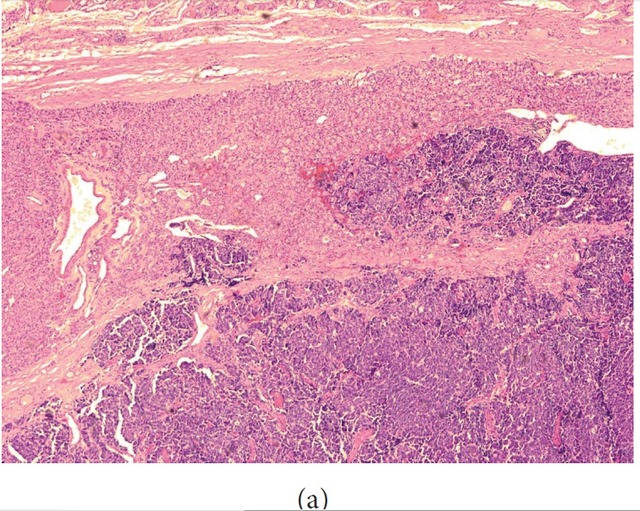
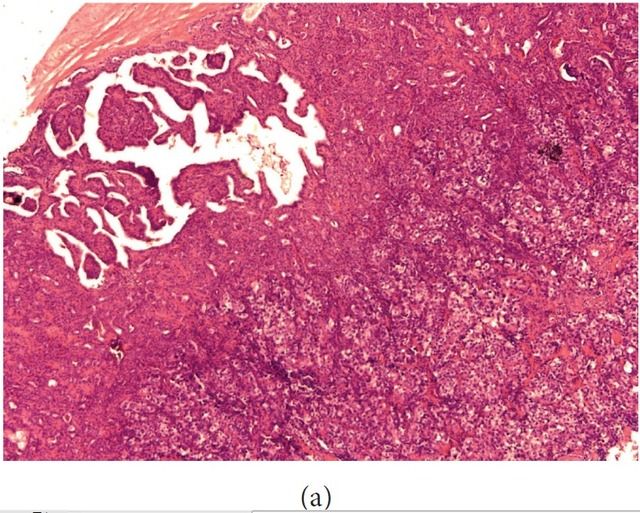
大体检查左侧甲状腺
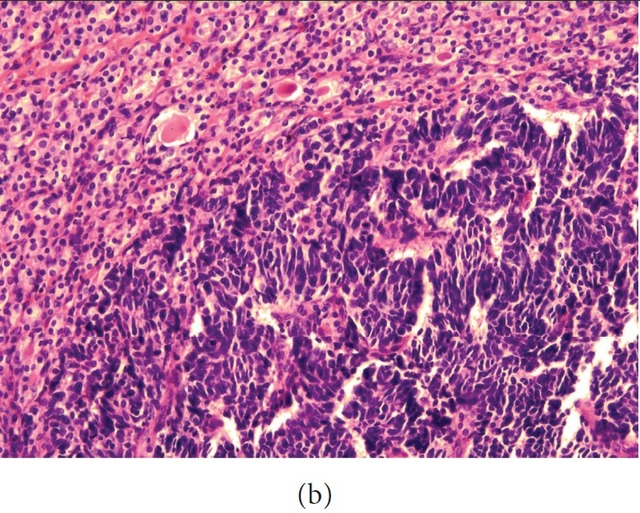
滤泡性腺瘤及腺瘤样结节内,多处突然出现形态学截然不同的区域,由核深染、胞质稀少、排列呈大片状及宽条带状的细胞构成(图
这些特点提示来自于肺的小细胞癌转移。术后
病例
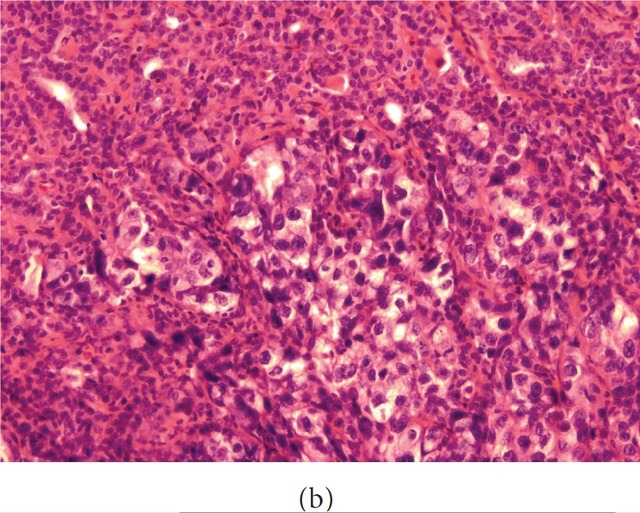
大体检查,左肺下叶肿瘤
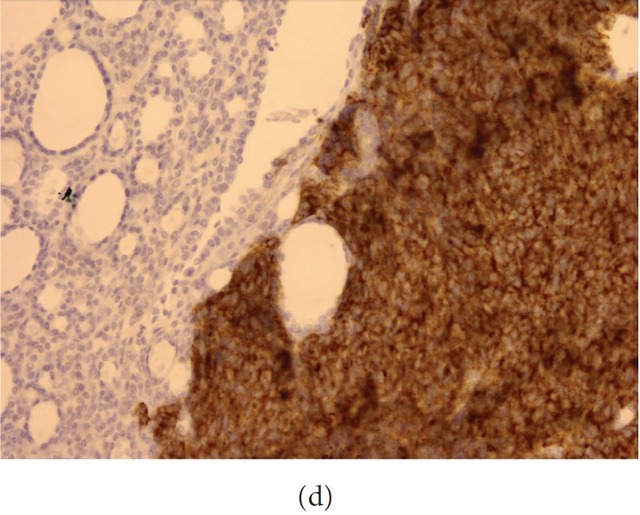
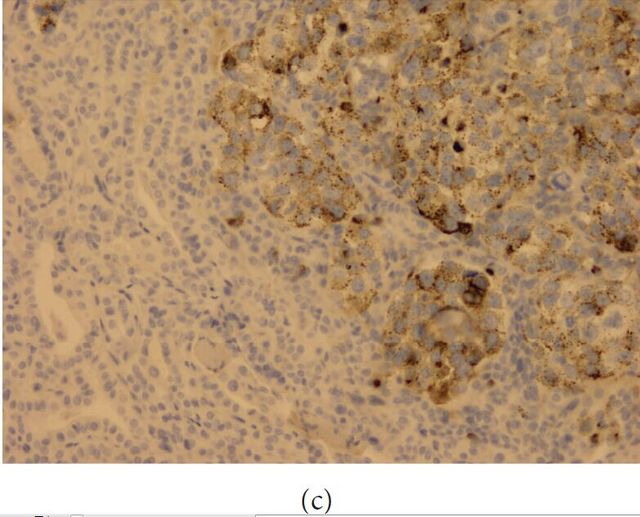
这些大的肿瘤细胞胞质黏蛋白卡红染色阳性,免疫组化染色
讨论
甲状腺内血流快、氧饱和度高、富含碘,均抑制恶性细胞的生长,因此甲状腺转移性病变罕见。虽然如此,但仍有少数甲状腺转移性肿瘤发生,据报道其发生率占所有因可疑甲状腺癌而手术患者的 甲状腺内最常见的转移性肿瘤是来自于肾、肺、胃肠道、乳腺者,肺癌位居第二位。肺癌的组织学类型中,腺癌是报道中最常见的,其次是鳞状细胞癌、大细胞癌、小细胞癌。
据
原发肿瘤转移至甲状腺肿瘤,即肿瘤转移至肿瘤,是极为罕见的,文献中仅约
包括本文两例在内,9
这些患者的平均年龄 当在肿瘤内出现组织学形态显著不同、或患者此前有恶性病史时,应考虑肿瘤转移至肿瘤。术前鉴别诊断甲状腺原发肿瘤、还是转移性疾病,是有难度的,因为二者的影像学和临床表现类似。 此前有肺癌病史可能会有帮助,肿瘤细针抽吸细胞学检查可能也有用。不过,本文的两例由于缺乏临床病史及取样误差,均误诊为了甲状腺原发肿瘤。因此,肺癌转移的诊断是切除术后根据组织学检查及免疫组化而做出的。
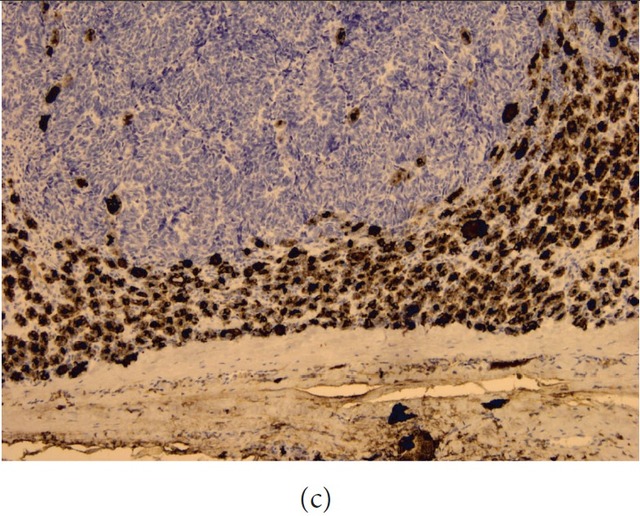
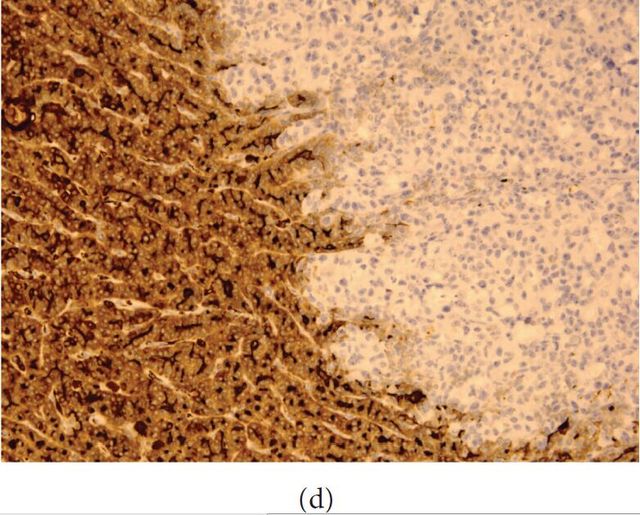
甲状腺肿瘤免疫组化阳性的一般有甲状腺球蛋白、TTF-1。不过,大部分肺腺癌及小细胞癌也呈
分子检测及双探针“分离”荧光原位杂交(FISH)在鉴别甲状腺癌和肺癌中也有帮助。RET/PTC 转移性病变的治疗取决于原发肿瘤的分期及分级、甲状腺病变的范围、患者的一般情况。对于甲状腺病变较小、且无其他部位转移的患者一般行甲状腺全切除术。这类患者的预后极好。对于播散性病变者,也可行姑息性手术以减缓压迫症状。手术范围取决于可否完全切除转移性肿瘤。 总之,肿瘤转移至甲状腺内的肿瘤是极为罕见的,对于甲状腺肿物患者、此前有恶性病史的患者应考虑到。具有甲状腺肿或肿瘤的异常甲状腺可能更易发生恶性病变的转移,因为氧含量及碘含量减少了。
转移至甲状腺肿瘤的肿瘤里面,肺癌位居第二位,文献中仅有七例报道。本文报道两例肺癌转移至甲状腺肿瘤。部分病例中,区分原发及转移很困难。仔细进行组织学检查,并行分子检测和免疫组化检查有助于鉴别诊断。
|
肺癌转移至甲状腺肿瘤:病例报道及文献复习
时间:2015-05-07 16:57来源:康复乐园 作者:喜洋洋 点击:
次
甲状腺是肿瘤转移的不常见部位,大部分甲状腺肿瘤是原发的。甲状腺转移性肿瘤的总体发生率为 1.4%-3%。肿瘤转移至肿瘤则极为罕见,是指转移灶所在处是真正的肿瘤、客体肿瘤是转移而来。据我们所知,文献中仅有七例肺癌转移至甲状腺肿瘤的报道。
顶一下
(0)
0%
踩一下
(0)
0%
------分隔线----------------------------